La d.ssa Alessandra Freda in occasione del convegno “Obesità: approccio multidisciplinare e nuove prospettive”, Istituti Clinici Zucchi, 18 giugno 2016
A cura della dr.ssa Alessandra Freda, team chirurgico C.I.B.O., Istituti Clinici Zucchi di Monza, Gruppo Ospedaliero San Donato.
La d.ssa Alessandra Freda, dietista, ci parla dell’approccio dietistico-nutrizionale della persona obesa inserita nel percorso del Centro Interdisciplinare Bariatria e Obesità (C.I.B.O.) degli Istituti Clinici Zucchi di Monza, sia in preparazione all’intervento bariatrico sia nel follow up post-operatorio. “I primi incontri con i professionisti del team multidisciplinare, così come il follow-up rappresentano un momento centrale dell’intervento terapeutico. Si mettono le basi per tutto il percorso di rinascita. E’ fondamentale sottolineare che il paziente non affronta mai solo una procedura – qualunque essa sia, dall’assegnazione di una dieta ad un intervento bariatrico più o meno invasivo – ma si tratta sempre di un percorso dietetico e terapeutico dove il paziente viene accompagnato e sostenuto in ogni momento. ” afferma la d.ssa Freda.
D.ssa Freda, qual è l’obiettivo principale degli incontri con il team, di cui fa parte la dietista, nella fase prima dell’intervento chirurgico?
I primi incontri con il team multidisciplinare sono sempre fondamentali, si pongono le basi per il percorso che il paziente dovrà affrontare. Dal punto di vista clinico-nutrizionale di cui mi occupo che cosa accade? Innanzitutto, è un’occasione di conoscenza reciproca, tra la persona (e l’eventuale accompagnatore) e il dietista. Sarà un percorso lungo, un percorso che faremo insieme, e quindi la creazione di un dialogo aperto e di un rapporto di reciproca fiducia sono fondamentali. Noi medici e professionisti dobbiamo conoscere i nostri pazienti e i nostri pazienti devono conoscere noi.
I primi incontri servono per inquadrare lo stile di vita in generale e la storia, anche dietetica del paziente: quante diete ha già provato, che risultati ha ottenuto, le sue abitudini alimentari, i comportamenti alimentari, l’eventuale presenza di comorbidità (per esempio di diabete di tipo 2, frequente nelle persone con grande obesità, steatosi epatica, ipertensione etc), se ha già affrontato procedure bariatriche, quanto è informato in proposito e quali sono le sue aspettative (se equilibrate o eccessive). Sono tutti aspetti fondamentali per conoscere il paziente e cominciare a capire, anche insieme agli altri professionisti del team, quanto sia consapevole del percorso che lo aspetta e quando sia in grado di affrontarlo. Questi colloqui iniziali fanno parte della valutazione pre-operatoria e sono utili sia alla persona che ai professionisti del team per arrivare a capire se un paziente è candidabile o meno a un determinato intervento.
Quindi è importante sin dall’inizio conoscere i comportamenti alimentari della persona obesa?
Assolutamente si, sin dai primi colloqui andremo ad indagare se c’è un disturbo del comportamento di cui il paziente può essere consapevole o meno, se c’è un consumo esagerato di dolci, se c’è “piluccamento” quotidiano nella giornata; sono tutti parametri importanti che ci aiuteranno poi a capire qual è l’intervento più adatto per un paziente rispetto a un altro o se ci sono delle motivazioni per ritenere un paziente non candidabile ad alcun intervento ma solo a seguire un percorso nutrizionale e comportamentale adeguato, senza essere sottoposto ad alcuna procedura bariatrica.

Slide gentilmente concessa dalla d.ssa Alessandra Freda
Un’altra valutazione importante che si fa nel corso dei primi incontri è quella di capire qual è lo stato nutrizionale del paziente, se è una persona malnutrita: spesso nelle persone obese si riscontra uno stato nutrizionale precario, dato dallo sbilanciamento della dieta verso prodotti ricchi di zuccheri e/o grassi, che non apportano elementi nutritivi per l’organismo (come vitamine sali minerali) ma le così dette “calorie vuote”. L’identificazione di eventuali stati carenziali è un aspetto importante da non sottovalutare prima di sottoporsi ad un intervento e assolutamente da evitare, dopo l’intervento.
Patti chiari, amicizia lunga! L’intervento non è la bacchetta magica, perché sottolinearlo?
Ogni volta che incontro un nuovo paziente lo dico sempre e lo sottolineo ogni volta che posso perché sottoporsi a un intervento bariatrico vuol dire cambiare, mettere in atto dei cambiamenti – dietetici e comportamentali – per tutta la vita e il paziente deve esserne pienamente consapevole. Molto spesso dico ai miei pazienti: sfruttate l’intervento, per esempio il palloncino intragastrico che dura sei mesi, sfruttatelo per cominciare a cambiare le cattive abitudini e cominciare ad abituarvi a regole più sane: come un’adeguata durata del pasto, una lenta masticazione, la pianificazione della giornata alimentare, la corretta idratazione lontano dai pasti, l’eventuale eliminazione di alcuni alimenti o bevande ed il riconoscimento del senso di sazietà per smettere di mangiare. Questi sono tutti aspetti a cui spesso non si pensa e che invece è bene prendere in considerazione iniziando a lavorare su se stessi per cambiarli, dove è necessario farlo.
Quando un paziente viene da noi per sottoporsi a un intervento, deve conoscere tutto quello a cui andrà incontro soprattutto dopo l’operazione. Si tratta quasi sempre di un nuovo inizio e bisogna essere preparati se si vuole che tanti sacrifici portino al risultato sperato. Imparare ad autogestirsi correttamente è fondamentale in tutte le fasi del percorso.
Dopo l’intervento bariatrico, occorre reimparare a mangiare?
Dopo un intervento bariatrico, la persona deve ripartire da zero e rieducarsi dal punto di vista alimentare, seguendo una vera e propria fase di svezzamento, di durata variabile a seconda dell’intervento, che comprende tre tipologie diverse di dieta, in progressione da una dieta liquida, poi semi-liquida fino alla dieta semi-solida (o tritata) per arrivare alla fine alla dieta solida. Perché tutti questi passaggi? Perché la mente dei nostri pazienti non è cambiata, è ancora quella di prima dell’intervento ma il fisico, lo stomaco o l’intestino – a seconda dell’intervento eseguito – non sono gli stessi di prima e quindi bisogna gradualmente riabituarli a ricevere il cibo, adattandosi alla nuova situazione.
La dieta di svezzamento viene consegnata e spiegata al paziente (insieme alle indicazioni sull’integrazione necessaria) poco prima delle dimissioni, momento in cui ci prendiamo tutto il tempo necessario per risolvere eventuali dubbi o perplessità.
È per questo che chiedete al paziente di fare un “pasto prova”?
Proprio per rendere il paziente più consapevole di quello che lo aspetta nel post-intervento e verificarne la sostenibilità, abbiamo istituito un “pasto prova” di dieta liquida. Quindi chiediamo al paziente di mangiare del semolino, un omogeneizzato, comunque un pasto completamente frullato, allungato con del brodo vegetale affinchè prenda coscienza anche da questo punto di vista. Questa prova, insieme a tutti gli altri parametri e valutazioni raccolti durante gli incontri preliminari ci aiutano a completare il profilo del nostro paziente e a comprendere meglio come si comporterà e se è consapevole di tutti gli aspetti del percorso terapeutico.
Si comincia a lavorare concretamente già durante i primi incontri, per capire nei minimi dettagli i cambiamenti necessari e la loro concreta messa in pratica da parte del paziente e di chi gli sta vicino.
Qual è la disponibilità a essere seguiti?
Ecco un altro aspetto molto importante che va attentamente valutato nel corso dei primi incontri e non si tratta di un aspetto banale. Per molti pazienti è la prima volta che si affronta seriamente una domanda del genere e non è così scontato essere realmente pronti a lasciarsi guidare ed accompagnare in modo continuativo e regolarizzato da tempistiche precise. Il team valuterà quindi la possibilità della totale presa in carico del paziente, la sua disponibilità a partecipare al follow-up e a tutti i controlli che questo prevede, vedendosi periodicamente con il team, anche a distanza di anni perché la partecipazione al follow-up è una parte fondamentale per il successo di tutto il percorso e del mantenimento nel tempo della perdita di peso ottenuta grazie all’intervento bariatrico.
Una volta raccolti tutti i dati e le informazioni necessarie, il team è in grado di stabilire se un paziente è candidabile a un certo tipo di intervento rispetto a un altro, oppure se un paziente non è al momento candidabile ad alcun intervento e se si può lavorare ancora prima di potervi accedere.
C’è una dieta pre-intervento?
Nel caso dei pazienti candidabili all’intervento, il team valuta anche l’opportunità o la necessità di sottoporre il paziente ad una dieta pre-operatoria specifica per prepararlo meglio all’intervento: la riduzione di peso aiuta a ridurre i rischi intraoperatori legati all’anestesia e all’intervento in sè, facilitando il lavoro del team chirurgico.
La scelta dell’intervento bariatrico più adatto per il singolo paziente
Gli interventi bariatrici non sono tutti uguali così come i pazienti non sono tutti uguali: proprio per questo non tutti gli interventi vanno bene per tutti i pazienti. E la scelta più appropriata si riesce a fare solo dopo un’attenta valutazione preoperatoria come quella descritta in precedenza. Sembra una banalità ma è bene continuare a sottolinearlo. Capita a volte che un paziente arrivi chiedendo un preciso intervento che non è quello più adatto alla sua situazione ed è bene spiegargli il perché non lo è e quale intervento invece può fare al caso suo.
Che cosa avviene durante il follow-up dopo l’intervento?
Il follow-up è una fase importantissima per il successo dell’intero percorso terapeutico che richiede un’elevata motivazione e determinazione da parte del paziente. Nel nostro centro C.I.B.O. gli appuntamenti standard per i controlli post-intervento sono fissati a 1 mese, 3 mesi, 6 mesi e 12 mesi dall’intervento e per gli anni successivi almeno una volta all’anno. Ovviamente le tempistiche sono flessibili per adattarsi alle necessità di ogni singolo paziente.
Come avviene il follow-up nutrizionale?
Al primo controllo, dopo un mese dall’intervento, si verifica se lo svezzamento e l’integrazione sono avvenuti correttamente, valutando il livello di aderenza alle indicazioni dietetiche e comportamentali ricevute.

Slide gentilmente concessa dalla d.ssa Alessandra Freda
Gli integratori alimentari utilizzati sono specifici per i pazienti sottoposti a questo tipo di interventi. Ma che cosa è importante integrare? Sicuramente la componente proteica. Se ci affidassimo ai Livelli di Assunzione di Riferimento di Nutrienti ed energia per la popolazione italiana (LARN) – Società Italiana Nutrizione
Umana, SINU, 2014 – per un adulto il fabbisogno proteico giornaliero raccomandato sarebbe pari a 0,9 grammi di proteine per chilogrammo di peso corporeo, una quantità sicuramente difficile da raggiungere attraverso i soli alimenti.
Ci riferiamo soprattutto agli interventi a componente restrittiva, in cui i pazienti hanno subito una restrizione dello stomaco: un quantitativo così elevato di proteine (cioè di secondi piatti) non ci starebbe fisicamente (pensate poi che in un omogeneizzato, che rappresenta la fonte proteica principale dei pasti delle prime fasi di svezzamento, ci sono solo 5 grammi di proteine!) e quindi l’integrazione proteica risulta necessaria per soddisfare i fabbisogni.
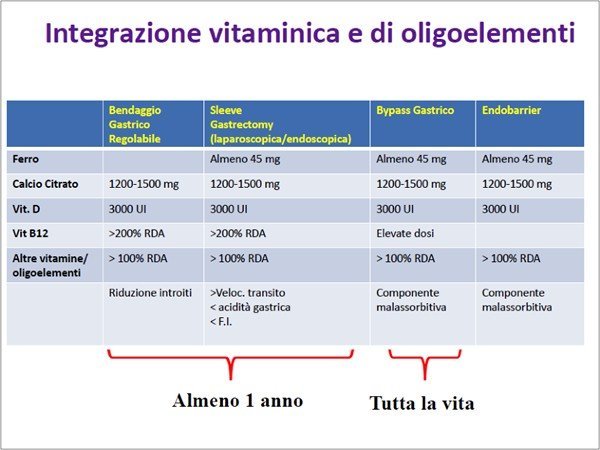
L’altra integrazione indispensabile è quella multivitaminica e multiminerale, utile per assumere quotidianamente il giusto apporto di micronutrienti come vitamine (per esempio vitamina A, vitamine del gruppo B, vitamina D,..) e minerali (ferro, calcio, zinco,..).
Esistono dunque integratori specifici composti al 90% di sole proteine ed integratori proteici già associati con il giusto quantitativo di vitamine e sali minerali.
L’integrazione va iniziata prima dell’intervento se il paziente presenta già uno stato carenziale e va continuata a seconda del tipo di intervento per almeno un anno se si parla di interventi bariatrici restrittivi (per es: bendaggio gastrico regolabile e sleeve gastrectomy) e per tutta la vita se si parla di interventi che presentano una componente anche malassorbitiva (come il bypass gastrico).
Si tratta di un’integrazione molto specifica, studiata appositamente per coprire i fabbisogni giornalieri post-intervento bariatrico.

Slide gentilmente concessa dalla d.ssa Alessandra Freda
Slide gentilmente concessa dalla d.ssa Alessandra Freda
Perché è importante aderire al follow up da parte del paziente?
Continuare a incontrarsi con il team di cura e venire a tutti i controlli prestabiliti (e anche di più se necessario per avere un supporto) prima di tutto è un rinforzo per il paziente per continuare il percorso sulla giusta strada. Ovviamente i controlli post-operatori sono anche un momento utile per valutare l’aderenza e l’efficacia della dieta, la corretta integrazione, il cambiamento dei comportamenti alimentari o se sono presenti difficoltà o disturbi legati ai pasti.
Una delle classiche abitudini “dure a morire” è l’eccessiva velocità nella masticazione: se la durata del pasto non è adeguata e se la masticazione è frettolosa i potenziali disturbi sono dietro l’angolo: nausea, vomito, senso di pienezza gastrica o reflusso gastro-esofageo.
Importante anche la corretta idratazione del corpo: il famoso litro e mezzo di acqua, nel nostro caso non gassata, deve essere garantito quotidianamente ma apportato lontano dai pasti, cioè almeno 30-45 minuti prima e dopo.
E poi ancora va verificato nel tempo come avviene e come evolve la pianificazione della giornata dal punto di vista alimentare, la scelta degli alimenti, la modulazione della dieta in base al tipo di intervento e a ciò che è cambiato, per esempio le variazioni di gusto che spesso avvengono dopo certi tipi di interventi.
Ma soprattutto, durante i controlli post-operatori si gioisce insieme per i risultati raggiunti!

Per concludere, la fase del follow-up rappresenta una parte integrante di tutto il percorso terapeutico che non si basa solo sull’intervento bariatrico ed è essenziale per valutare nel tempo il mantenimento del calo ponderale raggiunto, lo stato nutrizionale del paziente, la gestione delle comorbidità (è noto che l’obesità si accompagna spesso ad altre patologie croniche come il diabete di tipo 2, l’ipertensione, etc) e rafforzare l’utilità – a maggior ragione quando si comincia a perdere peso – dell’inserimento progressivo di un programma di attività fisica, moderata ma regolare, da associare alla dieta equilibrata per ottenere il massimo dei risultati possibili.
Ogni controllo dunque non è solo un controllo post-operatorio ma rappresenta una forma di rinforzo per il paziente. I percorsi non sono sempre lineari: ci sono alti e bassi, ci sono dei momenti in cui ci si perde ma continuare a vedersi con il proprio team di cura aiuta il paziente a entrare progressivamente e con fiducia verso una nuova vita, una vita più su misura.